
Известно, что для зарождения новой жизни необходимо участие двух составляющих - сперматозоида и яйцеклетки, которая каждый месяц созревает в яичнике женщины. Но бывает так, что этот процесс нарушается и овуляция не происходит. Часто именно из-за этого попытки зачать ребёнка заканчиваются неудачей... Почему так происходит и как вернуть «потерявшуюся» яйцеклетку?
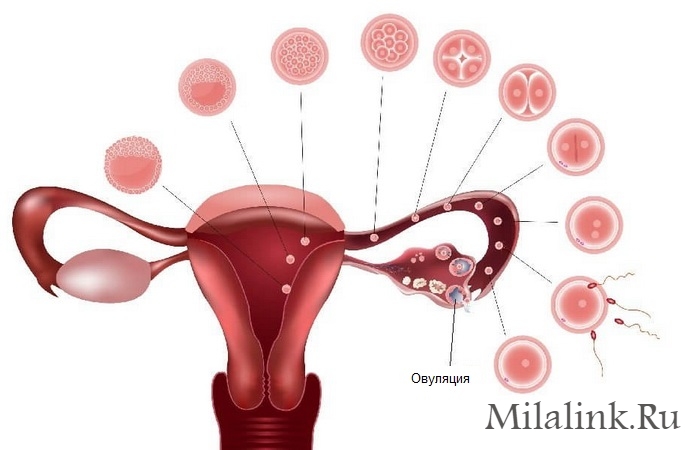
Менструация означает, что предыдущий цикл закончен и наступает следующий. В первый день месячных в яичнике, в пузыре размером 2-3 см, наполненном жидкостью, развивается новая яйцеклетка. К середине цикла её «хранилище» увеличивается и лопается, как раз этот момент разрыва и называется овуляцией. Яйцеклетка выходит из «домика» в полной готовности встретить оказавшийся рядом сперматозоид и быть оплодотворённой. Она попадает в маточную трубу и в течение 3-4 дней терпеливо ожидает своего «принца». Если он появляется, оплодотворённая яйцеклетка отправляется в матку, чтобы спустя девять месяцев стать новым человеком. Руководят таким процессом гормоны, которые вырабатываются в головном мозгу, щитовидной железе, надпочечниках и жировой ткани. Нарушение функции любого из этих органов и тканей приводит к сбою в созревании яйцеклетки.
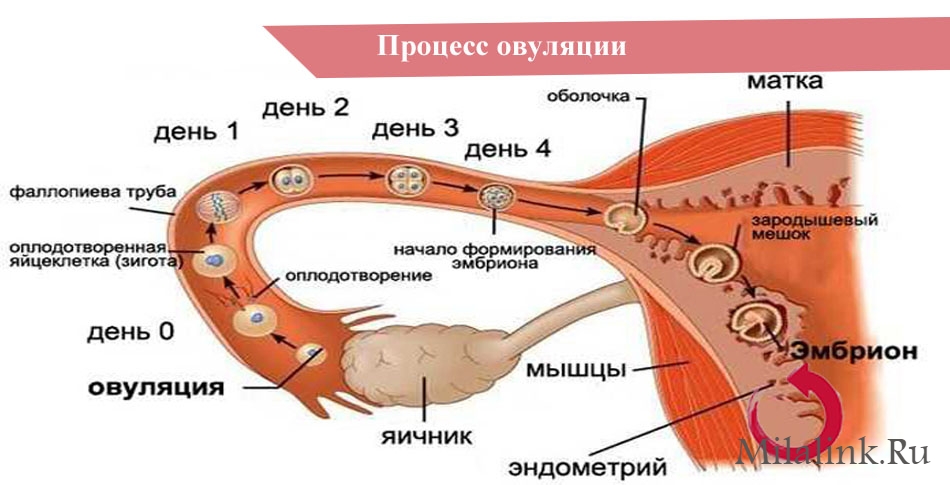
К сожалению, женщина может даже не подозревать о том, что у неё не созревает яйцеклетка и не выходит из яичника, ведь часто месячные идут в обычном ритме. А вот с зачатием в таких случаях возникают серьёзные проблемы.
ИЩЕМ ВИНОВАТЫХ
Надо отметить, что и у здоровых женщин овуляция наблюдается не каждый месяц. Кроме того, существуют периоды жизни, когда она не происходит вовсе. Так, овуляции нет у женщин старшего возраста в период менопаузы, и поделать с этим уже ничего нельзя. Сокращаться количество овуляций в год начинает приблизительно в 30 лет (у кого-то раньше, у кого-то позже). У совсем молодых девушек ановуляторные циклы случаются 1-2 раза в год, у женщин старше 35 лет - каждый четвёртый месяц, а к 45 годам 3/4 всех циклов - ановуляторные. По этой причине чем старше женщина, тем сложнее ей забеременеть. Нормальным явлением считается отсутствие овуляции у беременных женщин, а также у кормящих мам в первые месяцы после родов (при условии, что они кормят малыша по требованию исключительно грудью), это сочетается с аменореей (отсутствием менструаций). Что делать, если ваш случай не подходит ни под один из вышеперечисленных?

НАПРАВЛЕНИЕ 1 ВРАЧ-ГИНЕКОЛОГ
СИМПТОМЫ
Длительные «задержки», при которых менструацию приходится ждать месяц, а то и три, иногда до полугода. Среди других косвенных признаков - жирная кожа, угри, прыщи, сальные волосы. Внезапно без видимых причин может увеличиться вес на 8-10 кг, на лице и теле появляется лишняя «растительность».
ЭТО МОЖЕТ БЫТЬ
Синдром поликистозного яичника (СПКЯ) - нарушение, при котором яйцеклетка созревает, но не выходит наружу, а остаётся внутри фолликула. Поскольку нарушение происходит из месяца в месяц, в яичниках образуется много «недозрелых» пузырьков, или, как говорят врачи, кист. Из-за этого яичник становится внешне похожим на кисть винограда. Синдром поликистозных яичников тесно связан с гормональным дисбалансом. В организме женщины повышается уровень мужских гормонов андрогенов, а другие гормоны, необходимые для созревания яйцеклетки, вырабатываются в недостаточном количестве. Толчком для этого могут стать стресс, неправильное питание, нездоровый образ жизни. Но всё это лишь повод для развития недомогания, а не причина. Среди причин огромную роль играет наследственный фактор. Так что, если ваши родственники по женской линии страдали подобной дисфункцией, вероятность того, что это коснётся вас, велика.
КАКИЕ ПРОЙТИ ОБСЛЕДОВАНИЯ?
Пройдите УЗИ органов малого таза в разных фазах цикла. При поликистозе в женском организме резко (в несколько раз) увеличивается уровень мужских половых гормонов, поэтому нужно исследовать суточную мочу на 17-КС либо провести анализ крови на тестостерон. Могут потребоваться анализы крови из вены на гормоны ЛГ и ФСГ, «управляющие» яичниками. Их проводят в первой фазе, во время овуляции и во второй фазе. В случае если фазы цикла не выражены, анализы берутся с разрывом в 7-10 дней.
ЛЕЧЕНИЕ
Первым делом назначаются низкодозированные гормональные препараты с антиандрогенным компонентом. Они активно снижают уровень мужских гормонов. Приём в течение двух месяцев заметно улучшает внешний вид кожи. Но чтобы повлиять на яичники, нужно пить лекарство несколько месяцев и следить за состоянием всех органов и систем. А потом обследоваться снова, чтобы проверить, действует ли препарат. Если гормоны не помогают, имеет смысл провести малотравматичную операцию, во время которой из яичников вырезают треугольные кусочки. В результате высвобождаются гормоны яичников, и созревает яйцеклетка. В течение 3-6 месяцев после операции восстанавливается ритм месячных. Если женщина настроена на беременность, следующим шагом становится стимулирование овуляции - процесса высвобождения яйцеклетки. Как правило, беременность наступает в течение 6-12 месяцев после лечения.
К сожалению, операция неспособна навсегда решить проблему СПКЯ, это скорее временная мера для того, чтобы наступила беременность. Лечение поликистозных яичников требует также изменения образа жизни, правильного питания и соблюдения низкоуглеводной диеты, ведь ожирение - один из факторов возникновения недуга.
НАПРАВЛЕНИЕ 2 ВРАЧ-ХИРУРГ, ВРАЧ-НЕЙРОХИРУРГ
СИМПТОМЫ
Отсутствие менструации продолжительный период времени, сухость влагалища, болезненность при половом акте, а также головная боль, чувство двоения в глазах, сужение поля зрения.
ЭТО МОЖЕТ БЫТЬ
Аденома гипофиза, то есть доброкачественное новообразование железистой ткани гипофиза. Гипофиз - неотъемлемая составляющая головного мозга, которая расположена на его нижней поверхности в окружении жизненно важных участков мозга, крупных сосудов и нервов. Его миссия крайне важна. Он управляет эндокринными системами: контролирует обмен веществ, выработку гормонов щитовидной железы, половых гормонов, регулирует процесс роста, функцию надпочечников и т. д. Опухоли приводят к нарушению этих многообразных функций. Сами наросты прогрессируют довольно медленно, тем не менее по мере роста аденомы сдавливают зрительные нервы, что приводит к снижению остроты и нарушению поля зрения: первоначально страдает боковая видимость, а потом может развиться и необратимая слепота. Процесс сопровождается гиперсекрецией определённых гормонов. Так, если опухоль вырабатывает избыточное количество гормона пролактина, это приводит к меньшему высвобождению лютеинизирующего гормона и потере чувствительности рецептора прогестерона, а также к потере чувствительности фолликулостимулирующего гормона в фолликуле. Все эти сбои способствуют проблемам с овуляцией: у женщин меняется менструальный цикл, выделяется молоко из молочных желёз; результат - бесплодие.
КАКИЕ ПРОЙТИ ОБСЛЕДОВАНИЯ?
Чтобы поставить правильный диагноз, во-первых, оценивается зрение. Самый надёжный метод подтверждения аденомы - это МРТ (магнито-резонансная томография) головного мозга, которая покажет размер опухоли, её особенности, наличие в ней кист. Плюс ясность вносит дополнительное исследование уровня гормонов в крови.
ЛЕЧЕНИЕ
В случае с аденомой, вырабатывающей пролактин, особенно если она небольших размеров, на первом этапе могут помочь медикаменты. Нормализуется уровень гормонов, у женщины восстанавливается менструальный цикл, она может забеременеть и родить здорового ребёнка. Увы, после лекарств опухоль уменьшается только у каждой пятой пациентки. Поэтому на сегодняшний день лечение аденомы гипофиза - хирургическое вмешательство. С ним нельзя затягивать. Опухоли гипофиза удаляются без разреза через нос под наркозом. Обязательно используются операционный микроскоп, микрохирургические инструменты. Поскольку для таких операций требуются хорошее оборудование и высококвалифицированные специалисты, они выполняются лишь в крупных медицинских учреждениях. Несмотря на то, что операция сложная, обычно она достаточно легко переносится.
НАПРАВЛЕНИЕ 3 ВРАЧ-ЭНДОКРИНОЛОГ
СИМПТОМЫ
Нарушение менструального цикла, а также вялость, сонливость, ухудшение памяти, усиленное выпадение волос, отёчность.
ЭТО МОЖЕТ БЫТЬ
Гипотиреоз - состояние организма, при котором щитовидная железа в недостаточном количестве вырабатывает гормоны: трийодтиронин, сокращённо обозначают Т3, и тироксин - Т4. Их главная функция - обеспечивать нормальную скорость биохимических реакций, протекающих в организме. Если железа по каким-то причинам производит гормоны в недостаточном количестве, обмен веществ замедляется. А это, увы, ведёт к осложнениям. Существует немало причин, которые могут привести к развитию гипотиреоза. Одна из частых - аутоиммунный тиреоидит (заболевание, при котором иммунитет атакует клетки щитовидной железы, принимая их за чужеродные). Клетки повреждаются, не могут полноценно работать, а значит, и гормонов железа производит меньше. Другая причина гипотиреоза - нехватка в организме йода, который служит строительным материалом для гормонов щитовидки.
КАКИЕ ПРОЙТИ ОБСЛЕДОВАНИЯ?
Анализ крови на уровни гормонов гипофиза и щитовидной железы (ТТГ и Т4, Т3) и УЗИ щитовидной железы.
ЛЕЧЕНИЕ
Эндокринологи не считают гипотиреоз сложным состоянием: скорректировать его нетрудно. Главная задача - повлиять на уже сложившуюся ситуацию, то есть устранить дефицит гормонов. Для этого назначается заместительная терапия. Придётся запастись терпением, чтобы подобрать подходящую дозу лекарства. В целом схема подбора терапии выглядит так: по итогам анализов врач назначает определённую дозу препарата. Через 1,5-2 месяца нужно вновь прийти на консультацию и сдать анализ на ТТГ. Если он в рамках нормы, дозировка подходит, то надо принимать лекарство именно в таком количестве. Если уровень ТТГ выше или ниже нормы, дозу корректируют и через 1,5-2 месяца вновь проводят контрольный анализ. И так - пока она не окажется оптимальной. О том, что состояние нормализовалось, женщина быстро ощутит на себе: вскоре наступает беременность, уходит лишний вес, улучшается работоспособность. Главное - не прекращать приём лекарств. К сожалению, в большинстве случаев гипотиреоза препарат придётся принимать всю жизнь, а раз в 2-3 месяца проводить контрольный анализ ТТГ. Активность щитовидной железы со временем может меняться, в том числе и увеличиваться, но заранее предсказать это невозможно. Так что, чтобы чувствовать себя здоровой и уверенной, нужно держать руку на пульсе.
КАК ПОНЯТЬ, ЧТО ЕСТЬ ОВУЛЯЦИЯ?
Знать, когда происходит овуляция, важно для решения двух вопросов: если вы хотите забеременеть или если выбираете календарный метод предохранения от беременности. Существует несколько методов подтверждения наличия регулярной овуляции.
- Регулярность менструальных циклов
- Женщины, у которых цикл длится 21-35 дней, в 99% случаев имеют регулярную овуляцию
- Если ваши циклы длятся менее 21 или более 35-40 дней, у вас менее 8 менструаций за 12 месяцев, овуляция происходит, но редко и нерегулярно.
- «Липкие, тягучие» прозрачные выделения из влагалища примерно в середине цикла, по цвету и консистенции напоминающие сырой яичный белок, - признак приближающейся овуляции.
- Болезненность, чувствительность и набухание молочных желёз, ощущение «налитости», увеличение её в размерах - свидетельство выработки прогестерона жёлтым телом и вероятный признак овуляции.
- УЗ-исследование. Наличие доминантною фолликула (15-25 мм) или жёлтого тела. Отсутствие последнего накануне менструации не является признаком ановуляции.
- Положительные тесты на овуляцию. Достоверность результата около 80%. Иногда даже при наличии овуляции тест может показать отрицательный результат, вероятность ошибки-10-20%.
- Наиболее объективный и достоверный метод - анализ крови на прогестерон. Проводится за 7 дней до ожидаемой менструации. Значения прогестерона:
- Выше 3 свидетельствует о недавней овуляции.
- Если результат меньше 3, овуляции не было или неправильно высчитали день, стоит повторить анализ через пару дней или сделать его ещё раз в следующем менструальном цикле.
Внимание: если у вас НЕРЕГУЛЯРНЫЙ МЕНСТРУАЛЬНЫЙ ЦИКЛ, месячные идут 4-6 раз в год, сдавать анализ крови на прогестерон не надо.
Если овуляция отсутствует, надо понять, почему её нет, и определиться с дальнейшими действиями исходя из ваших репродуктивных планов.
Похожие новости

Почему не наступает овуляция
16-05-2020, 17:33
Сколько дней длится овуляция
7-06-2020, 16:58
Можно ли забеременеть во время месячных? Консультация врача
15-01-2023, 22:43
Что такое овуляция и как ее определить
20-05-2020, 23:50
Как узнать день овуляции
12-11-2020, 23:29