Это офтальмологическое заболевание нельзя назвать очень распространенным. И тем не менее о причинах, которые вызывают болезнь, симптомах и терапевтической тактике при ней важно знать. Прежде всего потому, что дакриоциститом чаще всего страдают самые незащищенные и уязвимые из нас — новорожденные младенцы и пожилые женщины. А не леченый или плохо леченый дакриоцистит из нестрашного недуга может превратиться в смертельную угрозу.
ЧТО ТАКОЕ ДАКРИОЦИСТИТ?
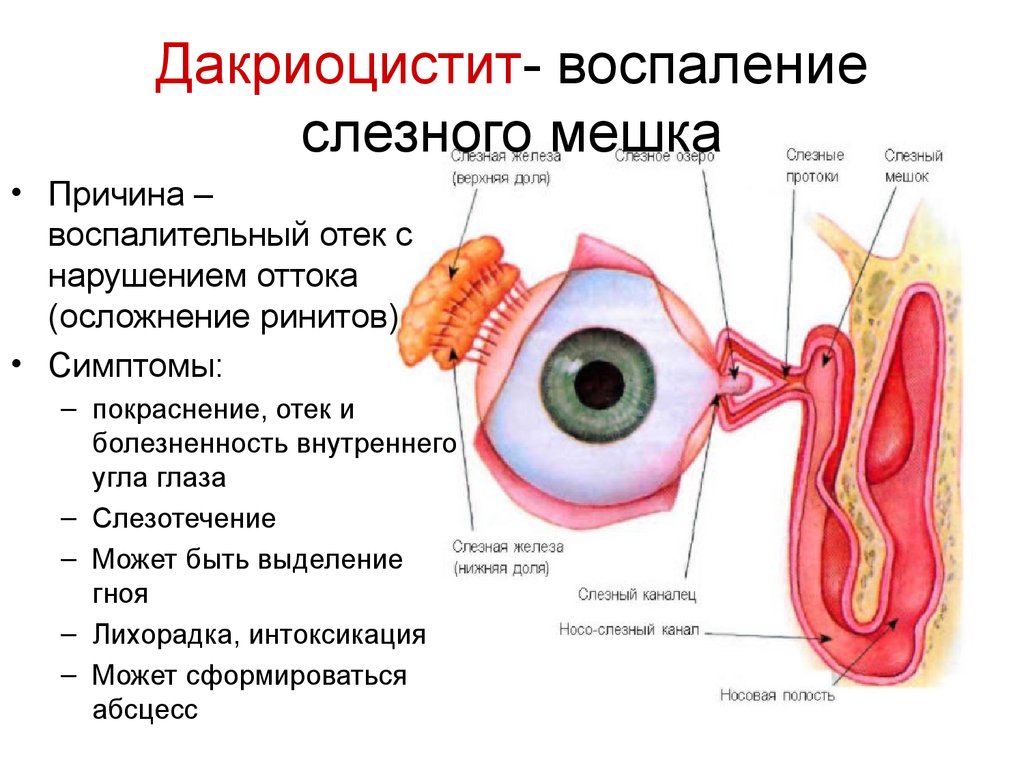
Это болезненное состояние, возникающее вследствие дисфункции слезоотводящей системы глаза, а точнее — воспаления слезного мешочка (он находится во внутреннем уголке глаза). По сути, слезный мешочек — это транзитный резервуар для слезной жидкости. В норме она попадает в него из слезных точек, которые находятся на внутренних краях век, проходит по слезным канальцам и выходит по носослезному каналу в полость носа. Когда слезный мешочек воспаляется, этот механизм отвода слезы нарушается, что еще больше усугубляет воспаление и присущие ему симптомы.
Заболевание может быть врожденным и приобретенным. Согласно медицинской статистике, с врожденным воспалением слезного мешочка рождается около 6% младенцев. Приобретенным дакриоциститом гораздо чаще болеют женщины после 40 лет (около 80% против 20% у мужчин), при этом пик заболеваемости приходится на 70 лет.
Также выделяют острую и хроническую формы этой болезни.
КАК ПРОЯВЛЯЕТСЯ ЗАБОЛЕВАНИЕ?
Признаки острого дакриоцистита практически одинаковые и у младенцев, и у взрослых:
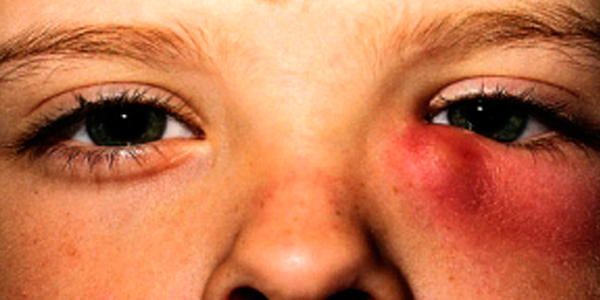
- покраснение и припухлость в области внутреннего уголка глаза (нередко очень сильные, приводящие к сужению глазной щели), сопровождающиеся резкой распирающей болью;
- как правило, воспаляется слезный мешочек одного глаза — односторонний дакриоцистит;
- обильное, не прекращающееся слезотечение;
- выделение гноя из слезных точек (самопроизвольное или при надавливании);
- плохое самочувствие, выражающееся в общей слабости и дискомфорте, головных болях.
В случае хронического течения болезни все вышеуказанные симптомы гораздо менее выражены и могут самостоятельно купироваться спустя 7—10 дней. Но лучше не ждать и при любой форме дакриоцистита обращаться к врачу для назначения оптимального лечения.
ПОЧЕМУ ВОСПАЛЯЕТСЯ СЛЕЗНЫЙ МЕШОЧЕК?
Причины развития воспаления слезного мешочка у новорожденных детей и взрослых разнятся. У младенцев дакриоцистит преимущественно обусловлен врожденной закупоркой носослезного протока так называемой желатинозной пробкой (подробнее об этом мы расскажем ниже). В остальных случаях воспаление возникает из-за нарушения механизма оттока слезы, обусловленного:
- инфицированием анаэробными и аэробными микроорганизмами (стафилококки, стрептококки, пневмококки, кишечная, гемофильная и синегнойная палочка, микобактерии и др.);
- ЛОР-патологиями — полипами и опухолями в носовой полости, ринитом , гайморитом, этмоидитом (воспаление слизистой решетчатого лабиринта), искривлением носовой перегородки;
- травмами носа и глаз;
- осложнениями таких патологий, как туберкулез, сифилис, трахома (вид конъюнктивита), аспергиллез (грибковые заболевания), герпес 4-го типа (провоцируется вирусом Эпштейна-Барр).
КАК ЛЕЧАТ ДАКРИОЦИСТИТ?
Хронический, вялотекущий, малосимптомный дакриоцистит можно лечить амбулаторно под контролем офтальмолога, ответственно выполняя все его предписания и рекомендации.
Острый дакриоцистит специалисты советуют лечить в стационаре, поскольку существует риск инфекционного заражения крови, что может представлять реальную угрозу жизни. В связи с этим при первых же симптомах острого да криоцистита (их пропустить невозможно) необходимо обязательно обратиться за помощью к врачу.
Стандартная тактика терапии острого дакриоцистита у взрослых — назначение курса антибактериальных, противовоспалительных и общеукрепляющих средств. При высоком риске прорыва гноя из слезного мешочка, что может спровоцировать развитие сепсиса, его вскрывают хирургическим путем через кожу с дальнейшей антибактериальной обработкой (промыванием).
Достаточно редко, преимущественно при хронизации заболевания, возникает непроходимость носослезного протока, что требует проведения дакриоцисториностомии — операции, в ходе которой создается обходной канал, связывающий слезный мешочек с полостью носа.
Как правило, хроническое течение дакриоцистита, кроме снижения общего качества жизни, не вызывает серьезных осложнений. А вот острая форма заболевания (в основном при несвоевременном или неадекватном лечении) может привести к жизнеугрожающим состояниям:
абсцессам слезного мешочка и головного мозга, сепсису, флегмоне орбиты и даже смерти. Кроме того, но статистике, у 15% людей, перенесших острый дакриоцистит, в слезных протоках образуются камни, что требует серьезного лечения.
ОСОБЕННОСТИ ТЕЧЕНИЯ И ЛЕЧЕНИЯ ДАКРИОЦИСТИТА У НОВОРОЖДЕННЫХ
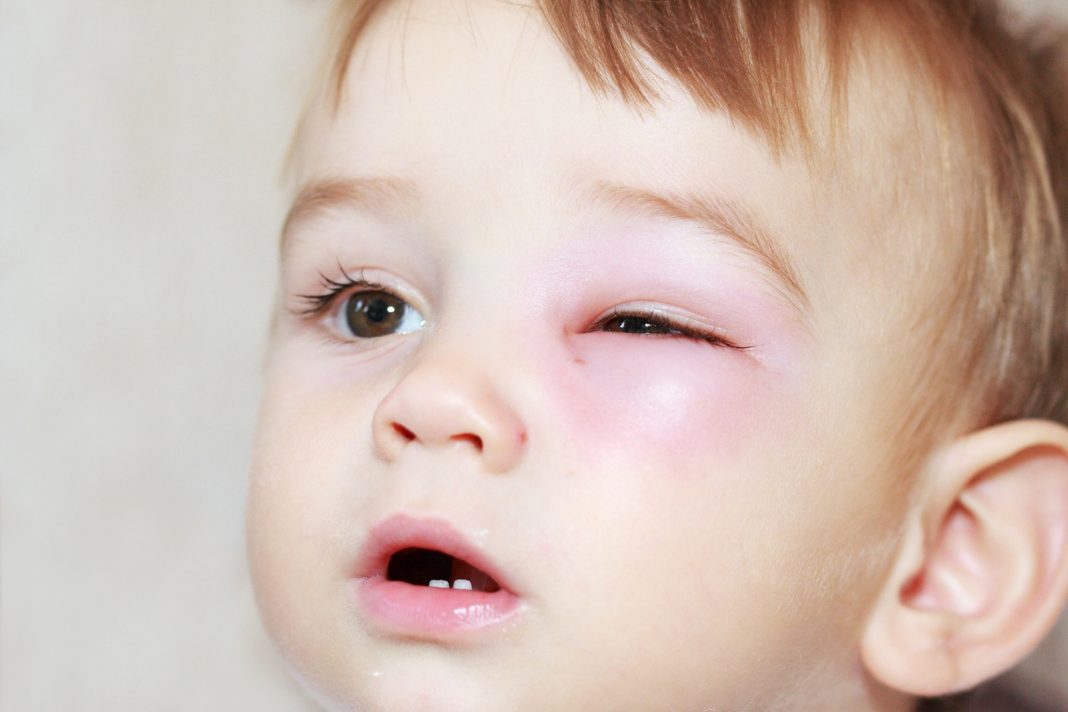
Слезоотводящая система человека на 80—90% формируется в утробе матери, а завершается этот процесс обычно в течение первых двух недель жизни. По иногда в носослезном протоке младенца остается желатинозная пробка — тонкая мембрана, препятствующая отведению слезы в полость носа. Из-за чрезмерного скопления и застоя слезной жидкости слезный мешочек растягивается и воспаляется.
Обычно первые симптомы врожденного дакриоцистита дают о себе знать к концу 1-й недели жизни малыша. Глаз краснеет, припухает, начинается сильное слезотечение, из слезных точек выделяется гной. В некоторых случаях спустя 7—10 дней от начала болезни желатинозная пробка само-рассасывается, и все неприятные симптомы исчезают. В противном случае высок риск хронизации процесса и развития тяжелых осложнений. Именно поэтому дакриоцистит нужно начинать лечить сразу же после его манифестации, и обязательно под врачебным контролем.
По назначению врача в больной глаз закапывают антибактериальные и антисептические растворы, а также очень аккуратно до 5 раз в день на протяжении 1—2 недель массируют кожу в области воспаленного слезного мешочка (указательным пальцем, легкими вертикальными толчками). Такой массаж способствует разрушению желатинозной пробки и, следовательно, устранению причины заболевания. Гели этого удается добиться, проблема с дакриоциститом успешно разрешается.
Если, несмотря на вес усилия, носослезный проток не удается освободить от желатинозной пробки, придется делать зондирование. Процедура очищения носослезного протока механическим способом должна проводиться детям от 1 до 6 месяцев (позднее желатинозная пробка превратится в рубец, от которого будет очень сложно избавиться) под обезболиванием, при использовании высокоточного офтальмологического оборудования, опытным специалистом.
Если и зондирование не помогает, встает вопрос о проведении дакриоцисториностомии, но такая операция по формированию дополнительного обходного носослезного протока может выполняться только по достижении ребенком 5—6 лет.
Журнал Медицинский офис №216
Автор: Татьяна Попович
Фото: Яндекс Картинки
Похожие новости

Цистит у ребенка: причины, симптомы, лечение
29-05-2020, 12:20
Кандидоз кожи у ребенка: причины, симптомы, что делать
10-06-2020, 00:31
Синдром вегетативной дисфункции (СВД) у ребенка: что это, симптомы
20-05-2020, 14:48
Почему дети часто болеют простудой?
28-07-2020, 00:35