Анафилактический шок — острая системная реакция сверхчувствительного организма на повторный контакт с аллергеном, в основе которой лежит реакция немедленного типа, сопровождающаяся нарушением гемодинамики и гипотонии.
Причины развития анафилактического шока
Анафилактический шок может быть обусловлен действием тех же аллергенов, что и при отеке Квинке:
- бытовые (пыль, пух и перо подушек, постельные клещи, домашние растения и животные, корм для домашних животных и т.д.);
- грибковые (актиномицеты, трихофиты, эпидермофиты, кандиды);
- растительные (пыльца, сок);
- пищевые (мед, рыба и морепродукты, орехи, шоколад, цитрусовые, коровье молоко, белки куриных яиц);
- лекарственный препараты (анальгетики, местные анестетики, сульфаниламиды, антибактериальные препараты, опиоиды, витамины, вакцины, сыворотки);
- латекс;
- химические вещества (бытовая химия, дезинфектанты, дезинсектанты, косметика);
- антигены паразитов;
- ужаления и укусы насекомых.
Механизм развития анафилактического шока
Аллергены, попадая в организм, поглощаются макрофагами, которые обрабатывают аллерген и представляют его Т-хелперам. Т-хелперы, в свою очередь, вырабатывают цитокины, которые запускают пролиферацию В-лимфоцитов и их дифференцировку в плазматические клетки, а также продукцию IgE. При повторном поступлении в организм аллерген связывает фиксированные на клетке IgE и клеточные рецепторы, что приводит к активации тучных клеток, синтезу медиаторов аллергии и развитию клинических проявлений.
Действие медиаторов аллергии на ткани
Медиаторы аллергии влияют на ткани следующим образом:
- сужение гладкой мускулатуры (спазм бронхов, кишечника и др.),
- расширение периферических сосудов с сопутствующим венозным, затем артериальным стазом и гемолизом (гемодинамические нарушения),
- повышение сосудистой проницаемости (отек гортани, легких, мозга и других органов).
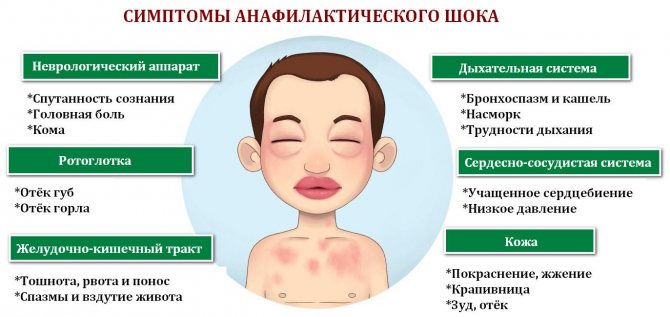
Симптомы и степени тяжести анафилактического шока
Выделяют четыре степени тяжести анафилактического шока.
- I степень — незначительное нарушение гемодинамики: артериальное давление снижается менее нормы на 30-40 мм рт.ст. Сознание сохранено. У больного наблюдается беспокойство, возбуждение, страх смерти. Иногда отмечаются другие проявления анафилаксии: крапивница, отек Квинке, бронхоспазм. Анафилактический шок легкой степени хорошо поддается противошоковой терапии. Летальный исход маловероятен.
- II степень — нарушения гемодинамики более выражены: систолическое артериальное давление — 90-60 мм рт.ст., диастолическое артериальное давление — 40 мм рт.ст. Возможна потеря сознания. Могут возникать асфиксия за счет бронхоспазма, а также непроизвольная дефекация и мочеиспускание. У больного появляется бледность кожи, одышка, хрипы в легких при аускультации, тоны сердца приглушены, тахикардия. Ответ на противошоковую терапию замедленный.
- III степень — тяжелые нарушения гемодинамики: систолическое артериальное давление 60-40 мм рт.ст., диастолическое артериальное давление может не определяться. Возможно развитие судорожного синдрома. У больного наблюдается: цианоз, пульс неправильный, нитевидный. Противошоковая терапия малоэффективна.
- IV степень — больной внезапно теряет сознание, артериальное давление, пульс не определяются, дыхание в легких не выслушивается. Летальный исход высоковероятен.
В зависимости от характера жалоб и симптоматики выделяют четыре следующих варианта:
- Гемодинамический (кардиогенный) — на первый план выступают симптомы сердечно-сосудистой недостаточности: гипотония, тахикардия, ослабленные сердечные тоны, бледность или мраморность кожи. На ЭКГ — ишемия миокарда за счет спазма периферических коронарных артерий.
- Асфиксический — ведущей в клинической картине является дыхательная недостаточность за счет бронхоспазма, отека легких и гортани.
- Абдоминальный — характеризуется болью в животе, появлением симптомов раздражения брюшины, что напоминает симптомы перфорации полого органа и кишечной непроходимости.
- Церебральный — ведущей в клинической картине является симптоматика центральная нервная система: психомоторное возбуждение, головная боль, тонико-клонические судороги, потеря сознания.
Диагностика анафилактического шока
Диагностика строится на данных анамнеза (выявление аллергена и способа его поступления в организм), также клинических проявлениях, симптомах.
Алгоритм действий и лечение анафилактического шока
Анафилактический шок — абсолютное показание к госпитализации больного в отделение реанимации и интенсивной терапии.
Необходимо вызвать скорую помощь или самостоятельно транспортировать больного в ближайшую больницу.
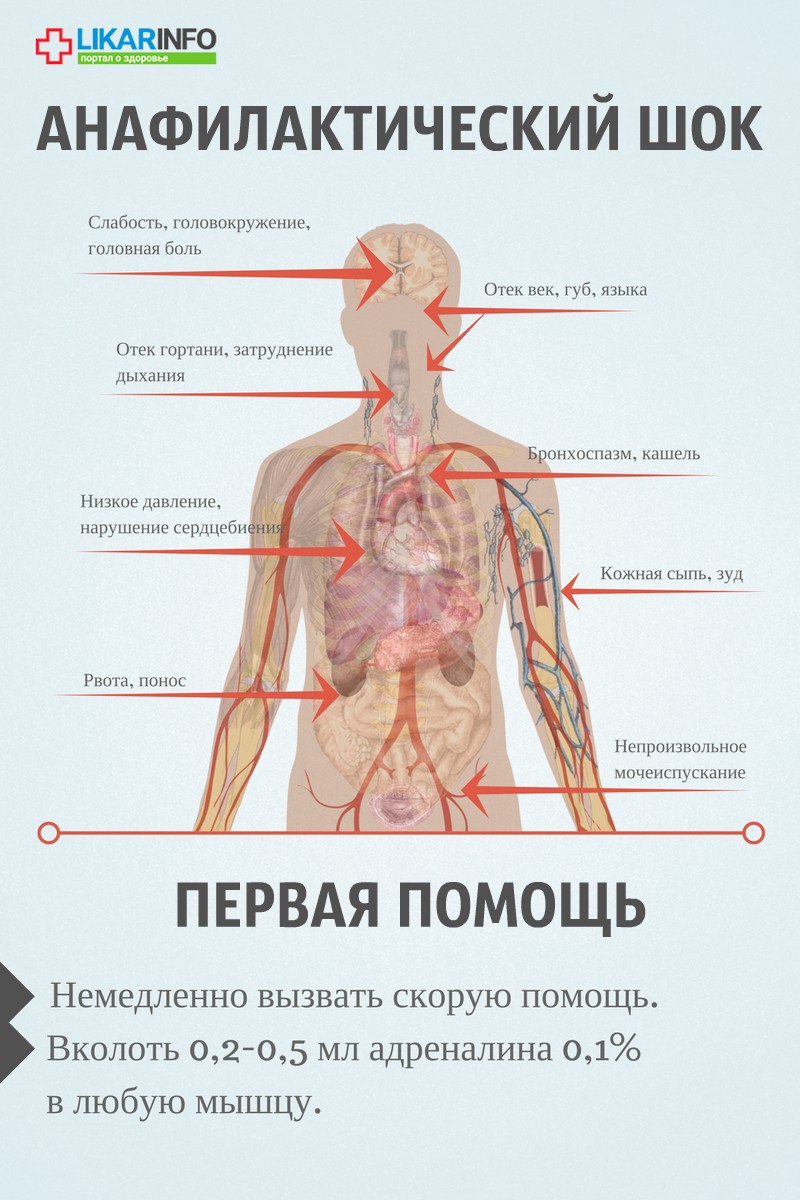
Неотложная помощь при анафилактическом шоке
Первая помощь доврачебная — алгоритм действий при анафилактическом шоке
- Необходимо уложить больного, повернуть голову в сторону и выдвинуть нижнюю челюсть.
- Повернуть голову набок для препятствия аспирации рвотных масс, удалить зубные протезы изо рта;
- Обеспечить приток свежего воздуха в комнату (открыть окно, дверь);
- Провести мероприятия по прекращению поступления аллергена в организм пострадавшего – удалить жало с ядом, приложить к месту укуса или инъекции пакет со льдом, наложить давящую повязку выше места укуса и такое прочее.
- Прощупать пульс у больного: сначала на запястье, если он отсутствует, тогда на сонной или бедренной артериях. Если пульса нет, начинать проводить непрямой массаж сердца – сомкнуть руки в замок и положить на среднюю часть грудины, проводить ритмичные точки глубиной 4-5 см;
- Проверить наличие у пациента дыхания: посмотреть, есть ли движения грудной клетки, приложить зеркальце ко рту больного. Если дыхание отсутствует, рекомендуется начинать искусственное дыхание путем вдыхания в рот или нос пациента воздуха через салфетку или платок;
- При остановке дыхания и кровообращения проводят сердечно-легочную реанимацию.
Алгоритм неотложной медицинской помощи при анафилактическом шоке
Немедикаментозное лечение
Направлено на устранение дальнейшего поступления аллергена в организм: прекращение введения лекарственного препарата, промывание желудка и очистительная клизма при ангионевротическом отеке на пищевой продукт, удаление жала насекомого и т.д.
Медикаментозное лечение
Противошоковые мероприятия
Осуществление мониторинга витальных функций – измерение артериального давления и пульса, определение сатурации кислорода, электрокардиография.
- Обеспечение проходимости дыхательных путей – удаление изо рта рвотных масс, выведение нижней челюсти по тройному приему Сафара, интубация трахеи. При спазме голосовой щели или отеке Квинке рекомендовано проведение коникотомии (проводится в экстренных случаях врачом или фельдшером, суть манипуляции заключается в разрезе гортани между щитовидным и перстневидным хрящами для обеспечения притока воздуха) или трахеотомии (выполняется только в условиях лечебного учреждения, врач производит рассечение колец трахеи).
- При анафилактическом шоке больного следует уложить, повернуть голову в сторону, выдвинуть нижнюю челюсть, удалить съемные зубные протезы.
- Внутримышечно вводят 0,1% адреналин в дозе 0,3- 0,5 мл, при необходимости инъекции повторяют каждые 20 мин в течение 1 часа под контролем артериальное давление.
- При нестабильной гемодинамике с развитием непосредственной угрозы для жизни возможно внутривенное введение 0,1% раствора адреналина, который разводят в 100 мл изотонического раствора и вводят со скоростью 1 мкг/мин. Введение адреналина проводят при мониторировании частоты дыхательных движений, частоты сердечных сокращений и артериального давления.
- Место попадания аллергена обкалывают 0,1% раствором адреналина в дозе 0,1-0,3 мл подкожно.
Противоаллергическая терапия
- Внутривенно назначают преднизолон в дозе 60-150 мг взрослым и 2 мг/кг массы тела у детей.
Симптоматическая терапия
- Коррекцию артериального давления и восполнение объема циркулирующей крови проводят с помощью солевых растворов (0,9% NaCI — 1000 мл).
- Вследствие перераспределения крови в организме и развития острой сосудистой недостаточности рекомендуется введение кристаллоидных (рингер, рингер-лактатный, плазмалит, стерофундин) и коллоидных (гелофузин, неоплазмажель) растворов.
- После восполнения объема циркулирующей крови применяют вазопрессорные амины (Допамин 400 мг).
- При брадикардии вводят атропин в дозе 0,3-0,5 мг подкожно.
- При цианозе, диспноэ показаны кислородотерапия.
- При бронхоспазме — β₂-адреномиметики через небулайзер.
- Для профилактики отека мозга и легких назначаются мочегонные препараты – фуросемид, торасемид, миннитол.
- Противосудоржные препараты при церебральной форме заболевания – 25% магния сульфат 10-15 мл, транквилизаторы (сибазон, реланиум, седуксен), 20% натрия оксибутират (ГОМК) 10 мл.
В случае клинической смерти — искусственное дыхание и непрямой массаж сердца. В случае остановки дыхания и кровообращения показано проведение искусственной вентиляции легких.
Последствия анафилактического шока
Любое заболевание не проходит бесследно, в том числе и анафилактический шок. После купирования сердечно-сосудистой и дыхательной недостаточности у больного могут сохраняться следующие симптомы:
- Заторможенность, вялость, слабость, боли в суставах, боли в мышцах, лихорадка, озноб, одышка, боли в сердце, а также боли в животе, рвота и тошнота.
- Длительная гипотензия (сниженное артериальное давление) – купируется продолжительным введением вазопрессоров: адреналин, мезатон, дофамин, норадреналин.
- Боль в сердце вследствие ишемии сердечной мышцы – рекомендуется введение нитратов (изокет, нитроглицерин), антигипоксантов (тиотриазолин, мексидол), кардиотрофиков (рибоксин, АТФ).
- Головная боль, снижение интеллектуальных функций из-за продолжительной гипоксии головного мозга – используются ноотропные препараты (пирацетам, цитиколин), вазоактивные вещества (кавинтон, гинко билоба, циннаризин);
- При появлении инфильтратов в месте укуса или инъекции показано местное лечение – гормональные мази (преднизолоновая, гидрокортизоновая), гели и мази с рассасывающим эффектом (гепариновая мазь, троксевазин, лиотон).
Как медицинские работники могут сократить риск возникновения анафилактического шока у пациента?
Для профилактики анафилактического шока основным аспектом является тщательно собранный анамнез жизни и заболеваний пациента. Чтобы минимизировать риск его развития от приема медикаментов следует:
- Любые препараты назначать строго по показаниям, оптимальной дозировкой, учитывая переносимость, совместимость
- Не вводить одновременно несколько лекарств, только один препарат. Убедившись в переносимости, можно назначать следующий препарат.
- Следует учитывать возраст пациента, поскольку суточные и разовые дозы сердечных, нейроплегических, седативных, гипотензивных средств лицам пожилого возраста необходимо снижать в 2 раза, чем дозы для пациентов среднего возраста
- При назначении нескольких лекарственных средств, сходных по фармакологическому действию и химическому составу, учитывать риск перекрестных аллергических реакций. К примеру, при непереносимости прометазина нельзя назначать антигистаминные-производные прометазина (дипразин и пипольфен), при аллергии на прокаин и анестезин — высок риск непереносимости сульфаниламидов.
- Пациентам с грибковыми заболеваниями опасно назначать пенициллиновые антибиотики, поскольку у грибков и пенициллина общность антигенных детерминант.
- Антибиотики обязательно назначать с учетом микробиологических исследований и определения чувствительности микроорганизмов
- Для растворителя антибиотиков лучше использовать водный раствор натрия хлорида или дистиллированную воду, поскольку прокаин часто приводит к аллергическим реакциям
- Оценивать функциональное состояние печени и почек пациента
- Контролировать содержание лейкоцитов и эозинофилов в крови пациентов
- Перед началом лечения пациентам с высоким риском развития анафилактического шока, за 30 минут и за 3–5 дней до введения планируемого препарата, назначать антигистаминные препараты 2 и 3 поколения (Кларитин, Семпрекс, Телфаст), препараты кальция, по показаниям кортикостероиды.
- Процедурные кабинеты должны быть оснащены противошоковыми аптечками и иметь таблицы с перечнем медикаментов, дающих перекрестные аллергические реакции, с общими антигенными детерминантами
- Вблизи манипуляционных кабинетов не должно быть палаты больных с анафилактическим шоком, а также не размещать больных с шоком в анамнезе в палаты, где лежат больные, которым вводят те препараты, которые вызывают аллергию у первых.
- Во избежание возникновения феномена Артюса-Сахарова, место введения инъекции следует контролировать (зуд кожи, отек, покраснение, позже при повторных введениях медикаментов некроз кожи)
- Тем пацинетам, которые перенесли анафилактический шок при лечении в стационаре, при выписке на титульном листе истории болезни ставится красным карандашом отметка «лекарственная аллергия» или «анафилактический шок»
- После выписки пациентов с анафилактическим шоком на лекарства следует направлять к специалистам по месту жительства, где они будут находиться на диспансерном учете и получать иммунокорригирующее и гипосенсибилизирующее лечение.
https://like-site.ru/zdorove/anafilakticheskij-shok-neolozhnaya-pomoshh-i-lechenie/
Похожие новости

Зимняя аллергия: причины, симптомы и лечение
1-12-2020, 22:25
Хронический ринит: причины, лечение
30-05-2020, 14:24
Аллергия на солнце, на укусы насекомых и сезонная аллергия
25-08-2020, 23:35
Анафилактическая реакция: причины, симптомы и срочные меры
12-05-2020, 14:23
